Allergie au lait: symptômes, diagnostic et traitement

Parmi tous les types d'allergies alimentaires, la réaction allergique au lait et aux produits laitiers occupe une place de choix. Et non seulement les enfants y sont soumis, mais aussi les adultes. Dans cet article, nous allons expliquer pourquoi et comment cette forme de réaction corporelle inadéquate au produit semble utile et nécessaire, ainsi que la manière de traiter et de prévenir les allergies au lait.
Les causes
Une réaction allergique au lait est une perception inadéquate des protéines du lait par le système immunitaire d'une personne en particulier. En d’autres termes, la protéine de lait est perçue comme étrangère, l’immunité active tous les moyens et forces disponibles pour neutraliser l’action de la protéine de vache, qui est accompagnée d’un certain ensemble de manifestations symptomatiques chez l’enfant ou l’adulte.
Le plus souvent, cette forme de réaction allergique se produit chez les enfants et peut aller jusqu'à trois ans. Les statistiques existantes montrent que tous les 12 habitants de la planète, alors qu’un enfant souffrait de cette forme d’allergie. Progressivement, la réaction allergique aux produits laitiers "se développe" et la plupart d'entre eux disparaissent avec l'âge. Mais il y a 3% des personnes qui, même à l'âge adulte, continuent à éviter le lait parce que leur corps le perçoit comme un produit hostile.
Le lait est considéré comme l'un des produits les plus utiles par les gens, mais les allergologues expérimentés le traitent avec beaucoup de méfiance, sachant que le lait contient environ 25 antigènes, qui peuvent tous conduire à une «émeute» d'immunité et à une sensibilisation générale du corps humain.
Des résultats surprenants ont montré et les dernières études mondiales de cette forme de réaction allergique. Et ils ont montré que même un nourrisson peut souffrir d'allergies aux protéines du lait, les antigènes du lait maternel jouant le rôle d'allergène. Auparavant, cela était considéré comme totalement impossible.
La principale raison de cette allergie est la réponse immunitaire à un ou plusieurs antigènes du produit. Le corps humain au cours de la vie ne rencontre jamais de lait. L'exception est le processus de lactation chez les femmes après l'accouchement, mais les allergies à une mère allaitante à leur propre lait n'ont pas encore été révélées dans le monde. Le système immunitaire d’une femme qui allaite ne définit pas les protéines de lait comme des protéines étrangères, ne les rejette pas car, au cours de leur production, elles deviennent partie intégrante du corps de la femme.
Tous les autres qui n'appartiennent pas au nombre de mères allaitantes n'ont pas de lait dans leur corps. Par conséquent, le produit coincé dans l'estomac se décompose naturellement en ses composants. Dans ce cas, les protéines peuvent être perçues comme étrangères par le système immunitaire. L'immunité commence à produire des anticorps dirigés contre eux. Les anticorps s’accumulant entraînent une sensibilisation et pénètrent dans le sang. Lorsque vous rencontrez à nouveau avec l'immunité aux allergènes active immédiatement le système de protection déjà familier à lui.
C'est une erreur de croire que seul le lait de vache peut provoquer des allergies. Des cas d'allergie au lait de chèvre, à la jument et au chameau ont également été enregistrés. Mais c’est une vache que les experts qualifient d’allergène en raison du plus grand nombre possible d’antigènes dans la composition.
Symptômes et diagnostic
Les manifestations de l'allergie au lait sont différentes mais, en général, chez l'enfant et l'adulte, le tableau clinique est similaire. La sévérité des symptômes dépend directement de la quantité d'allergène entré dans l'organisme, de la sensibilité de l'organisme à la protéine de vache ou d'un autre lait et de l'état général de l'immunité.
Le plus souvent, cette forme de réaction allergique se manifeste par des anomalies du tractus gastro-intestinal, notamment des douleurs abdominales (dans l'abdomen), des nausées et des vomissements, de la diarrhée. En second lieu - les manifestations cutanées.Viennent ensuite les troubles respiratoires et les troubles autonomes.
Douleur abdominale
Les douleurs abdominales sont plus fréquentes chez les enfants que chez les adultes. Chez les nourrissons de moins de 1 an et chez le nouveau-né, elle a le caractère d'une diffuse, sans localisation claire de la douleur. Comme l'enfant est trop petit et ne peut pas montrer exactement où il a mal, les signes seront très flous: pleurer, pleurer, pousser les jambes vers l'estomac, abandon de la poitrine, troubles du sommeil.
À cet égard, de nombreuses mères confondent souvent les premiers signes d'allergie au lait avec les coliques ordinaires des nourrissons.
À partir de 2 ans environ, la douleur devient plus localisée, elle a le plus souvent un caractère ondulatoire et se définit dans la région du nombril. L'enfant peut déjà montrer où et ce qui le dérange. Mais encore une fois, rarement les mères associent de telles plaintes à des allergies alimentaires et il existe donc un risque élevé que la réaction devienne chronique, ce qui se traduit par le développement d'une pancréatite, d'une cholécystite et d'une maladie cœliaque secondaire.
Chez l'adulte, les douleurs abdominales sont généralement légères, peu visibles et le plus souvent, tout se limite à une légère douleur à l'estomac. L'excès d'accumulation dans le corps de l'histamine adulte augmente l'acidité de l'estomac, d'où l'apparition de manifestations gastriques désagréables. Les personnes allergiques au lait depuis des années se plaignent souvent de brûlures d'estomac.
Vomissements et diarrhée
Dans l'enfance, les vomissements sont souvent le premier symptôme d'une réponse inadéquate du corps à la mère ou à un autre lait. Il se développe généralement quelques minutes après la consommation de la gâterie au lait. Plus le bébé boit de lait, plus les vomissements peuvent être longs et longs., car avec une grande quantité de surface consommée, l'irritation de la muqueuse gastrique est plus élevée. Chez l'adulte, le symptôme de vomissement est très rare.
Une histoire complètement différente avec la diarrhée. La diarrhée est une réaction courante d'un organisme adulte aux produits laitiers en présence d'intolérance. Mais le trouble des selles à l'âge adulte ne dure pas plus d'une journée, alors que chez l'enfant, la diarrhée est plus grave et plus longue.
Le bébé peut marcher 5 à 9 fois par jour dans des liquides, les selles ne sont pas uniformes et contiennent des morceaux d'aliments non digérés. Le plus souvent, la diarrhée cesse après 2-3 jours (le temps nécessaire pour retirer complètement le lait). Chez les nourrissons, ce symptôme est le plus prononcé et est souvent associé à des manifestations de colite. Les matières fécales deviennent non seulement liquides, mais aussi presque blanches, des fragments muqueux y sont présents. Une irritation cutanée grave peut se produire autour de l'anus.
Si vous n’aidez pas à aller à la selle, votre enfant peut commencer à souffrir de déshydratation après une journée.
Éruption cutanée, démangeaisons, gonflement
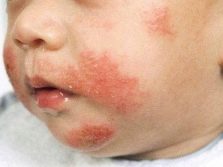
L'éruption allergique avec l'allergie au lait a la nature de l'urticaire. Les éruptions cutanées s'observent principalement sur la peau de l'abdomen, du dos, de l'aine et des coudes. Les ampoules individuelles ne dépassent pas 2 centimètres de diamètre, les éruptions cutanées ont tendance à se fondre et forment de grands groupes. Les ampoules contiennent du liquide séreux. L'éruption elle-même a une couleur rose pâle.
Dans l'enfance, des éruptions cutanées apparaissent souvent autour de la bouche, car la peau délicate de cette zone est la première à entrer en contact avec l'allergène. De telles éruptions périorales ne sont pas sujettes à la fusion, elles sont séparées.
L'urticaire est très souvent accompagnée de démangeaisons d'intensité variable. Les démangeaisons sont associées à l'effet de l'histamine sur les terminaisons nerveuses. Plus la dose de l'allergène est importante, plus l'effet sur les récepteurs est fort, et donc les démangeaisons sont plus fortes.
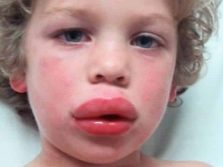
Dans les cas graves, l’allergie aux protéines du lait se manifeste par un œdème de Quincke, appelé œdème de Quincke. Il peut être fatal et nécessite donc des soins médicaux d'urgence immédiats. Il se développe rapidement - oreilles, lèvres, paupières, joues gonflées. L'œdème s'étend au système respiratoire, en particulier aux cordes vocales. Si vous ne vous aidez pas, la glotte peut se fermer complètement et la personne ne pourra plus respirer.
Le tissu oedémateux est très chaud au toucher et l'œdème de Quincke augmente toujours de haut en bas. Cela aide à le distinguer des autres types d'œdème allergique.
Troubles respiratoires
Il y a presque la même fréquence chez les adultes et les enfants. Tout d'abord, une congestion nasale peut se manifester - rhinite allergique ou rhinosinusite. Se développe habituellement dans les 10-15 minutes suivant le contact avec l'allergène. Chez l'adulte, ce temps peut être augmenté à plusieurs heures.
La dyspnée survient peu fréquemment et la plupart du temps seulement avec une réaction allergique rapide.
Si vous buvez du lait et que vous ressentez un manque d'air, un enrouement ou un essoufflement au bout d'un moment, il est important d'appeler une ambulance dès que possible pour prévenir le développement d'un œdème de Quincke.
Les allergies sous forme de toux ne doivent pas toujours causer de graves problèmes, et tout le monde le sait. Mais dans le cas des allergies alimentaires au lait, tout est différent. Si une toux est apparue, l'œdème des organes respiratoires a commencé. Il est important, comme dans le cas de la dyspnée, de rechercher d'urgence des soins médicaux d'urgence. Il est important de se rappeler qu'une toux sèche et fréquente causée par des aboiements est particulièrement dangereuse, en particulier lorsqu'elle est enrouée.
Perturbations végétatives
Ce ne sont pas des manifestations d'allergie, mais un indicateur des mécanismes de compensation du corps, qui tentent par tous les moyens de "rétablir l'ordre" dans le système perturbé par les allergies.
Ces troubles comprennent un rythme cardiaque rapide, une respiration rapide (à ne pas confondre avec un essoufflement!), Des vertiges, une perte de conscience. De tels symptômes peuvent survenir avec une chute de pression artérielle, avec une forte sensibilisation.
Les symptômes peuvent être combinés dans n'importe quel ordre et peuvent être présents séparément. Mais même avec l'apparition de l'un d'entre eux, il est logique de procéder à un examen afin de s'assurer que ce qui se passe n'est qu'une allergie et non la manifestation d'une pathologie différente. De plus, une réaction allergique au lait peut être complètement traitée.
Dans le cas d'un enfant, vous devez d'abord contacter un pédiatre, qui peut ensuite diriger le patient vers un allergologue. Il est préférable que les adultes prennent immédiatement rendez-vous avec un allergologue. Ce spécialiste en sait tout sur le diagnostic et le traitement de l'allergie au lait.
Le diagnostic primaire comprend une enquête et un examen visuel externe. Les méthodes de laboratoire sont également nécessaires. Celles-ci comprennent des tests sanguins et urinaires généraux, des analyses biochimiques du sang, des immunogrammes et des tests de dépistage.
Si une personne est allergique au lait, on détecte généralement une quantité accrue de leucocytes dans le test sanguin général, des éosinophiles et une augmentation de la RSE. Dans les urines peuvent apparaître des cylindres contenant des éosinophiles. L'analyse biochimique du sang est conçue pour détecter une augmentation des complexes immuns dans le sang.
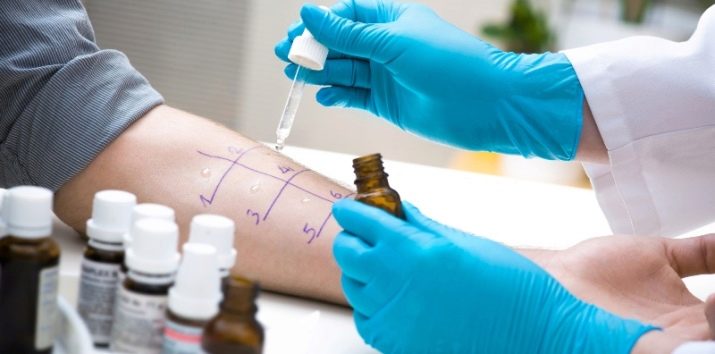
Dans le cadre du test de scarification, le patient fera plusieurs égratignures sur la peau. Ils laissent tomber un allergène estimé (dans ce cas, du lactosérum avec des protéines, des graisses, des glucides de la composition du lait). Après un certain temps, l'antigène "coupable" provoquera des rougeurs autour des égratignures, le reste ne contribuera pas au processus inflammatoire.
Comment se développe-t-il?
L’apparition d’une réaction inadéquate au lait se déroule généralement en trois étapes. comme pour toute autre allergie alimentaire et non alimentaire:
- stade immunitaire;
- biochimique;
- manifestations symptomatiques.
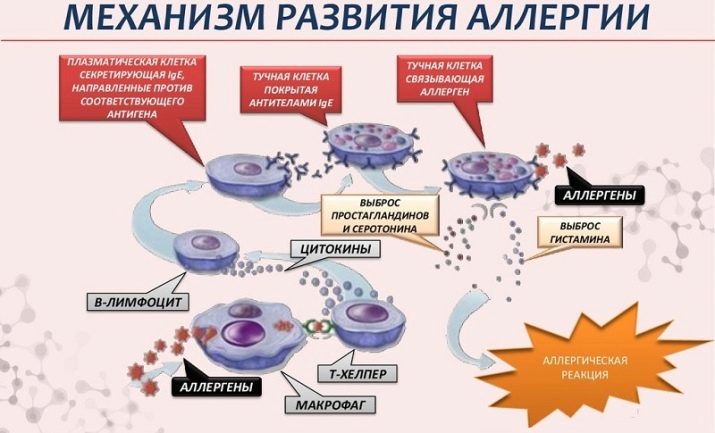
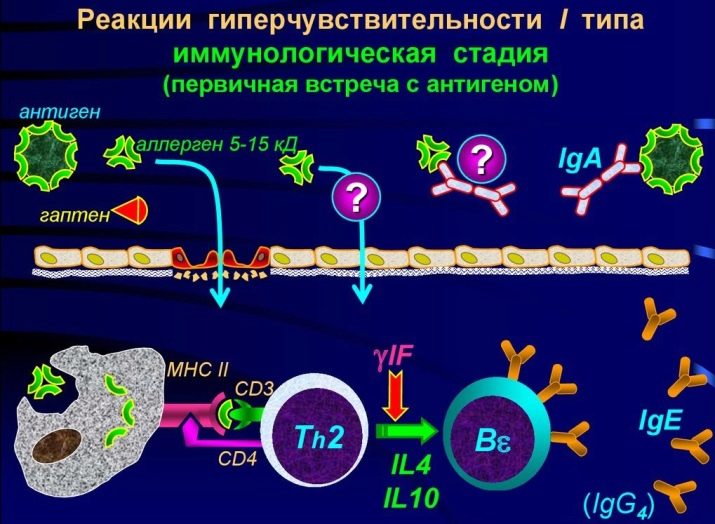
Au tout début, après la prise du produit dans le corps, cette «réunion significative» de l’allergène et des cellules immunitaires se produit. C'est le premier stade immunitaire. La sensibilisation se produit. Les mécanismes de barrière d'une personne en bonne santé (peau, salive, suc gastrique et autres) sont tout à fait en mesure de faire face à la plupart des antigènes contenus dans le lait, évitant ainsi les allergies. Mais si un des mécanismes s’affaiblit ou s’il est brisé subitement pour une raison quelconque, de grosses molécules de lait pénètrent dans le sang. Là, ils rencontrent les cellules du complexe immunitaire.Ils ne "tiennent pas la cérémonie" pendant longtemps et détruisent simplement des molécules étrangères, les décomposant en parties les plus petites.
Après le massacre, la cellule du défenseur expose les particules de l'antigène détruit sur sa propre surface, notifiant ainsi au reste ce que «l'invité non invité» qu'elle a rencontré. Les informations à ce sujet se propagent très rapidement dans tout le corps. Les cellules immunitaires forment une nouvelle "équipe" dont le but est de repousser l'attaque des antigènes laitiers, s'ils redescendent soudainement.
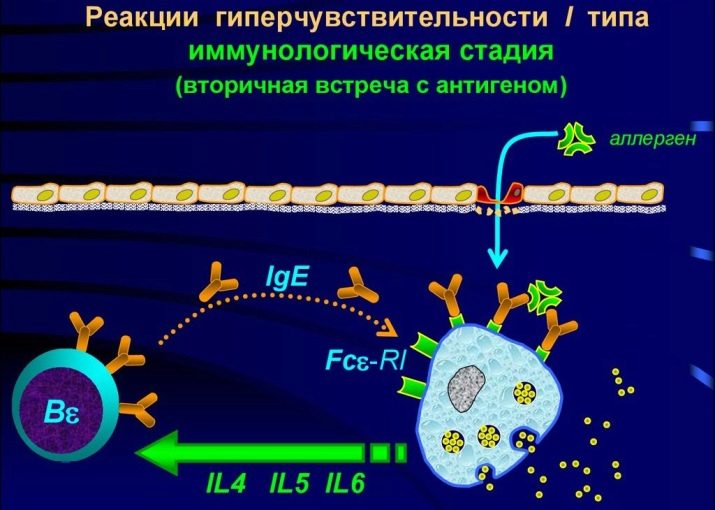
Par conséquent, une réaction immunitaire violente ne se manifeste pas au début, mais au contact répété, lorsqu'une population entière de cellules «à usage spécifique» se lance dans la lutte contre l'allergène.
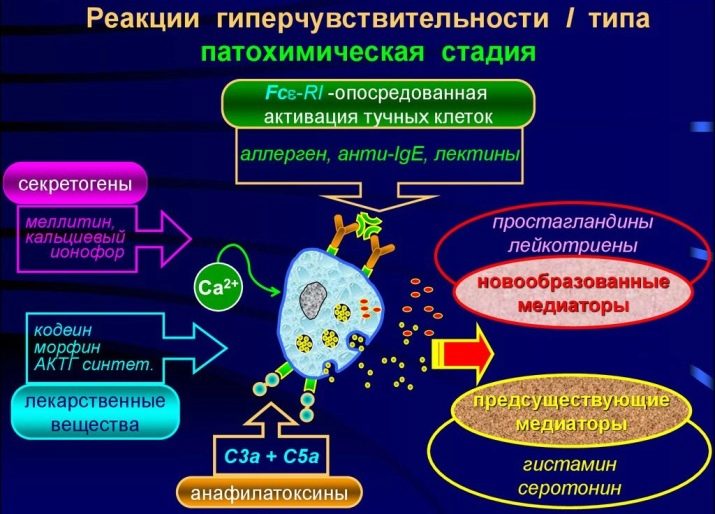
Ici commence la deuxième étape - biochimique. Lorsqu'un allergène est détruit, certaines substances pénètrent dans l'organisme, ce sont elles qui provoquent les symptômes de l'allergie. Il s'agit d'une histamine familière, ainsi que de la sérotonine et de la bradykinine. Ils s'appellent des médiateurs d'allergie. D'autres médiateurs y sont progressivement connectés, par exemple des neurotransmetteurs.
A partir de ce moment, la phase des symptômes cliniques commence. Ceci est une réponse aux médiateurs.
Facteurs de développement
Une réaction inadéquate au lait ne se produit pas uniquement chez les enfants. En premier lieu, il peut également se produire chez un adulte, même s'il n'était pas allergique auparavant et qu'il boit du lait parfaitement sans conséquences pour sa propre santé.
Une réaction inadéquate du corps au lait est innée et acquise. La forme acquise est divisée en début (chez les bébés) et en retard (survenant après un an).
Le plus souvent, les facteurs provoquants sont:
- prédisposition génétiquement héritée;
- nutrition inadéquate de la femme enceinte pendant la période de portage du bébé (présence dans le régime d'aliments contenant un degré d'allergénicité élevé);
- consommation de lait déraisonnablement élevée pendant la période de gestation;
- un grand nombre de médicaments qu'une femme a pris pendant sa grossesse;
- états pathologiques d'immunité;
- sensibilité humaine innée excessive aux médiateurs inflammatoires;
- divers troubles métaboliques.
L'absence d'enzymes qui digèrent les protéines du lait est particulière non seulement pour les individus, mais également pour les nations entières. Ainsi, parmi les tribus errantes du nord de la Sibérie, il existe une allergie au lait presque universelle. Des réactions inadéquates similaires au produit sont également démontrées par la majorité des représentants de certaines tribus africaines.
Les produits fortement allergènes qui ne sont pas recommandés pendant la grossesse devraient inclure le soja, les œufs, le lait en grande quantité, les arachides, les agrumes, les fraises, les noisettes et certains fruits de mer, principalement les crustacés. Un enfant avec du sang maternel reçoit non seulement des vitamines et de l'oxygène, mais aussi des cellules immunitaires. Par conséquent, une consommation excessive des produits susmentionnés entraîne souvent une altération de la tolérance immunitaire chez le fœtus.
Les facteurs de risque de développement d'allergies chez un enfant de moins d'un an constituent une violation des règles d'un régime hypoallergénique par une femme qui allaite pendant l'allaitement. Il a été remarqué que l’enfant peut devenir allergique en raison de l’allaitement tardif, ainsi que si la mère refuse l’allaitement au profit de formules lactées adaptées.
Après l'âge d'un an et chez l'adulte, cette forme de réaction allergique se développe souvent principalement (c'est-à-dire pour la première fois) en raison de:
- maladies du tube digestif;
- maladies du foie;
- la présence de parasites et d'infestations de vers dans l'intestin;
- recevoir des immunostimulants;
- des conditions environnementales défavorables dans la région où vit la personne;
- excès de vitamines dans le corps.
Dans ce cas, la position de leader - dans les maladies du tractus gastro-intestinal, parce que c'est la première barrière au lait.
Traitement
Comme déjà mentionné, cette forme de réponse immunitaire inadéquate est considérée comme curable. Mais pour cela, vous devez travailler sur votre propre style de vie, en éliminant complètement le produit spécifié de l'alimentation.Il y a de fortes chances qu'une allergie infantile disparaisse avec le temps, l'enfant «en ressorte». En dehors des contacts avec l’allergène, des traitements prophylactiques doivent être suivis. Combien de fois par an, détermine le médecin.
Au stade aigu (si l’allergie a déjà commencé et que les symptômes sont présents), la personne a certainement besoin d’un traitement symptomatique et d’un régime hypoallergénique. Les recommandations cliniques dans ce cas peuvent être différentes, ainsi que le choix du médicament. Tout dépend de l'âge du patient et des symptômes spécifiques.
Le plus souvent pour le traitement des adultes et des enfants utilisent des antihistaminiques: "Loratadin", "Fenistil" (gel), "Suprastin", "Clemastin". Ces médicaments aident à faire face à un grand groupe de symptômes. Dans certains cas, montré pour recevoir des corticostéroïdes systémiques - "Dexamethasone".
Les éruptions cutanées et les poches sur la peau vont bien avec l'utilisation de médicaments corticostéroïdes locaux, par exemple, "Advantana". La rhinite allergique nécessite parfois l’utilisation de gouttes nasales de xylométazoline. Lorsque les réactions du système respiratoire fournissent des premiers soins, puis prescrit "Salbutamol" ou "Eufillin".
En cas de troubles du tractus gastro-intestinal, des remèdes symptomatiques sont recommandés - "Loperamide" pour la diarrhée, préparations enzymatiques pour les nausées et les douleurs à l'estomac, "Zeercal" pour les vomissements.
Le médicament spécifique doit être prescrit par le médecin, l'auto-traitement est absolument inacceptable!
Au début du siècle dernier, on avait essayé de traiter les allergies selon la méthode «semblable à similaire» - des solutions concentrées de l’allergène étaient injectées par voie intraveineuse. Mais la méthode s'est avérée très dangereuse pour les patients en raison des cas fréquents de choc anaphylactique. De lui aujourd'hui refusé. Mais il existe une autre méthode qui est utilisée avec succès aujourd'hui. C'est ce qu'on appelle la méthode fréquemment. Quand il est allergique, il reçoit régulièrement une solution contenant l'allergène, mais à une petite dose, ce qui lui permet de provoquer faiblement une immunité. Progressivement, la dose augmente. Et ainsi de suite jusqu'à ce qu'une personne puisse prendre un produit propre sans aucun problème.
Il appartient au patient de décider de traiter les allergies de cette manière. En fait, le produit n'est pas considéré comme vital et il est tout à fait possible de s'en passer au quotidien.
Prévention
La meilleure prévention de la rechute est le manque de produits laitiers dans le régime alimentaire. Si nous parlons d'un enfant en bas âge, alors après consultation avec un pédiatre, vous devriez choisir une préparation lactée hypoallergénique sans lactose.
En ce qui concerne la prévention générale dans le sens d’éviter les allergies, même sous sa forme première, une femme enceinte devrait en prendre soin pendant la période où elle porte son bébé.
Pour que l'enfant ne présente pas de risque accru de réaction négative aux produits laitiers, il est nécessaire d'organiser son propre régime alimentaire de la bonne façon, même pendant la grossesse.
Boire du lait est recommandé à la future mère pas plus de deux fois par semaine dans un verre. Le calcium, pour lequel les femmes enceintes et absorbent les produits laitiers, peut être obtenu à partir d'autres produits, par exemple d'herbes fraîches et de poissons. Dans les cas extrêmes, il existe des suppléments de calcium que le médecin peut conseiller en cas de pénurie de cet élément.
Manger une femme enceinte doit être hypoallergénique, vous ne pouvez pas manger d'agrumes, de fast-food, d'aliments en conserve, d'aliments contenant des colorants alimentaires ni de stabilisateurs du goût. Si vous voulez vraiment du lait, vous pouvez boire des produits laitiers - ils sont moins susceptibles d'avoir des conséquences négatives.
Nourrir le leurre nouveau-né doit être adapté aux caractéristiques individuelles de l'enfant. Si tout le monde est invité à introduire des aliments de complément pendant six mois, il n’est donc pas un fait que ce nourrisson a besoin de ce supplément à cet âge particulier. Si les proches du bébé ont des réactions allergiques (peu importe), il vaut mieux attendre un peu avec les suppléments.
Il est important de surveiller la santé du bébé, de ne pas laisser ses plaintes sans attention, en particulier en cas de douleurs à l'estomac, à l'abdomen et à des troubles fréquents de la chaise.
1 à 2 fois par an, vous devriez emmener le bébé à la clinique et faire des tests pour détecter la présence éventuelle d'invasions d'helminthes.
Dès la première minute de la vie en ce monde, l'enfant devrait être attaché au sein le plus tôt possible. Le colostrum vous permet de "régler" efficacement non seulement la digestion, mais également l'immunité du nouveau-né.
Une femme doit construire sa propre nourriture correctement, non seulement pendant la grossesse, mais aussi pendant l'allaitement et l'allaitement. S'il n'y a pas de lait maternel, vous devez examiner attentivement le choix de la formule de lait artificiel. C’est une question qui relève de la compétence du médecin pédiatre.
Hélas, une famille spécifique ne peut pas influencer l'écologie de la région de résidence. Mais la mère peut tout à fait exclure la réception incontrôlée de médicaments par l'enfant à son âge. La règle est la suivante: toute pilule ne peut être administrée qu’avec l’autorisation et sur recommandation d’un médecin. Cela est particulièrement vrai pour les antibiotiques et les immunostimulants qui activent le système immunitaire. Ce sont ces drogues dans notre pays que les mères aiment donner aux enfants atteints de rhume complètement incontrôlables, à la suite d'appels de publicités.
Les allergologues soulignent que pour la prévention d'une réaction immunitaire négative, l'état psychologique est d'une grande importance. Sous l'effet du stress, les mécanismes de protection de la barrière sont réduits, ce qui en soi peut être la cause principale du développement d'une allergie.
L'histoire d'un expert en allergie au lait et en intolérance au lactose, voir la vidéo ci-dessous.